Nguồn: Jeremy Brown, “The Coronavirus Is No 1918 Pandemic”, The Atlantic, 03/03/2020.
Biên dịch: Đỗ Đặng Nhật Huy
Chúng ta vừa mới tưởng niệm 100 năm Đại dịch Cúm Tây Ban Nha 1918, trận dịch kéo dài chỉ vài tháng nhưng đã giết chết 50 đến 100 triệu người trên khắp thế giới, bao gồm 675.000 người ở Mỹ. Trận dịch tiếp tục được xem như một thước đo, và nhiều nhà bình luận đã so sánh nó với đợt bùng phát coronavirus mới. Dù vậy, điều quan trọng nhất trong phép so sánh này không phải là sự tương đồng giữa chúng, mà trái lại chính là tiến bộ to lớn ngành y học của chúng ta đã đạt được sau một thế kỷ. Dù chuyện gì xảy ra tiếp theo, cũng sẽ không có một 1918 thứ hai.
Năm đó, khi dịch cúm càn quét từ California đến Kolkata, không ai biết cái gì đang giết chết họ. Người ta dựng nên mọi loại giả thuyết. Một số người cho rằng căn bệnh là do các hành tinh nằm lệch vị trí. Số khác đổ lỗi cho yến mạch Nga bị biến dị, hay núi lửa phun trào. Các nhà vi tế bào thì soi vào một loại vi khuẩn họ tìm ra trước đó vài thập niên được nhận thấy trong phổi của các bệnh nhân cúm, và gọi chúng là Bacillu influenza. Chỉ đến năm 1933 hai nhà khoa học Anh mới chứng minh được rằng căn bệnh là do một nguồn khác, thứ mà ngày nay chúng ta gọi là virus. Cuối cùng, năm 1940, kính hiển vi electron vừa được phát minh đã chụp được một bức ảnh của virus cúm Tây Ban Nha, và lần đầu tiên trong lịch sử loài người không chỉ gọi được tên, mà còn thấy được thủ phạm.
Sự tương phản với coronavirus, thủ phạm của COVID-19, là rất lớn. Ngay từ buổi đầu của đợt bùng phát [ở Vũ Hán], các nhà khoa học đã nghi ngờ một loại virus. Trong vòng hai tuần, họ xác định đây là chủng virus corona, tái lập được trình tự gen của chúng, và tìm ra vật chủ động vật tiềm năng nhất: dơi. Những thông tin này, công bố bởi đội ngũ Trung Quốc, lập tức được chia sẻ trong giới khoa học, cho phép các phòng thí nghiệm trên khắp thế giới bước vào quá trình dài hơi và phức tạp nhằm hiểu rõ loại virus này, sau đó tìm ra vaccine và cách chữa trị. Chúng ta chưa đánh bại được kẻ thù, nhưng chúng ta biết nhiều về nó.
Đại dịch Cúm 1918 bùng phát vào thời kỳ tiền kháng sinh. Mặc dù kháng sinh không chống được virus, chúng có thể chống được các loại nhiễm trùng theo sau virus. Các dạng nhiễm trùng thứ cấp này gây viêm phổi nặng, và có thể là nguyên nhân gây chết người hồi năm 1918. Thời ấy, các bác sĩ không có nhiều công cụ. Họ thường dùng kí ninh (không hữu dụng), champagne không ngọt (cũng không hữu dụng, nhưng vui hơn), và phenolphthalein (một loại thuốc nhuận tràng có thể gây ung thư). Trong một đợt bùng phát trước đó của bệnh cúm này năm 1916, các bác sĩ thậm chí còn thử rút máu để chữa trị cho binh lính. Khi thất bại, họ cho rằng lý do là bởi phương pháp này không được áp dụng sớm hơn vào thời kỳ đầu của bệnh. Thật may các bệnh nhân vẫn tai qua nạn khỏi.
Hôm nay chúng ta sống trong một thế giới tràn đầy thuốc kháng sinh. Và mặc dù có lo ngại rằng vi khuẩn đang dần kháng thuốc, kháng sinh vẫn là một công cụ đầy sức mạnh để đối phó viêm phổi thứ cấp do vi khuẩn. Các báo cáo ca nhiễm ban đầu cho thấy dạng viêm nhiễm này xuất hiện ở các bệnh nhân COVID-19, và chúng tôi tin rằng đối với nhiều người, dù không phải tất cả, kháng sinh có thể giúp chữa trị.
Chúng ta còn có một loại thuốc khác: kháng virus, thứ sẽ nhắm thẳng vào loại virus gây bệnh. Có ít nhất bốn dạng thuốc kháng virus đã được cho phép, một số qua đường miệng trong khi số khác qua đường tĩnh mạch. Chúng không hiệu quả như mong muốn, song cũng đã được kê cho một số bệnh nhân nhiễm COVID-19 nặng. Vì được dùng bổ trợ cho nhau, nên hiện không rõ là thuốc kháng virus hay kháng sinh đã giúp mang lại kết quả tốt cho các bệnh nhân. Nhưng dù gì chúng ta cũng có những công cụ mà một thế kỷ trước không thể nào mơ tới.
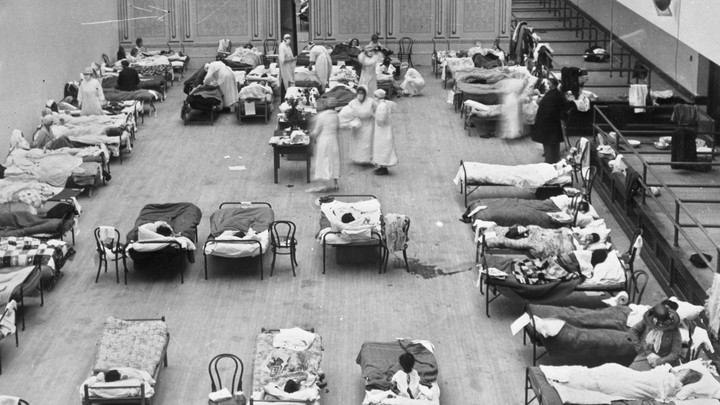
Sự ra đời của bệnh viện hiện đại, săn sóc hồi sức tích cực, và chuyên gia y tế đã thay đổi cách chúng ta phản ứng trước dịch bệnh sau một thế kỷ. Trong dịch cúm 1918, các bệnh viện không cung cấp nhiều phương pháp điều trị, và nhiều bệnh nhân được đưa vào trong một căn phòng lớn nơi hàng chục hay thậm chí hàng trăm người nằm ho, ngăn cách nhau chỉ bởi một chiếc khăn trải giường mỏng dính. Victor C. Vaughan, một bác sĩ có tiếng và là trưởng khoa y Đại học Michigan, ghi lại tình hình tồi tệ ở một bệnh viện dã chiến như sau. “Tôi thấy hàng trăm người lính trẻ, vạm vỡ đi vào các căn phòng lớn theo nhóm mười người hoặc hơn,” ông viết trong hồi ký. “Họ được xếp vào những chiếc giường nhỏ cho tới khi mọi chiếc giường đều có người và những kẻ khác cứ chen vào. Những gương mặt xám xanh đi; một tiếng ho khan đẩy ra ngoài nào là đờm và máu. Đến buổi sáng các thi thể được chất chồng lên nhau quanh nhà xác như đống củi khô.” Vaughan cúi mình trước một cơn đại dịch ông không thể giúp chữa trị. “Căn bệnh chết người,” ông kết luận, “cho thấy con người bất lực trước sự tàn phá cuộc sống.”
Ngày nay chúng ta hiểu rõ tầm quan trọng của việc kiểm soát nhiễm trùng và sự cần thiết phải cách ly bệnh nhân nhằm tránh lây nhiễm chéo. Chúng ta có phòng chăm sóc tích cực nơi các bệnh nhân nặng nhất được chăm sóc. Trong một số trường hợp, bệnh nhân có thể được dùng các máy trao đổi oxy qua màng ngoài cơ thể, thường được gọi là máy ECMO. Loại máy to chỉ cỡ chiếc hộp này có thể thay thế chức năng phổi bằng cách bơm oxy vào máu và loại bỏ các khí gây hại. Đưa một bệnh nhân nhiễm cúm 1918 hay COVID-19 dùng máy ECMO là biện pháp cuối cùng. Nhưng tôi đã thấy nó thành công. Nếu đúng bệnh nhân, thường là người trẻ, không bị vấn đề mãn tính nào về phổi và tim, một chiếc máy ECMO có thể là chiếc phao cứu sinh.
Ngoài các loại máy chuyên biệt, chúng ta giờ còn có các bác sĩ và y tá chuyên ngành về chăm sóc cấp cứu, hồi sức tích cực, và các bệnh nhiễm trùng. Một thế kỷ trước, chẳng có cái gì chuyên. Vị bác sĩ chăm sóc bệnh cúm của bạn cũng chính là bác sĩ xương khớp, phụ sản, hay thậm chí là người cắt ruột thừa. Ngày nay chúng ta xem tính chuyên ngành trong y khoa là một điều dĩ nhiên, và đôi khi trách các chuyên gia không thể chữa bất kì bệnh gì ngoài chuyên ngành của họ. Song sự phân chia chuyên ngành này chính là điều tốt nhất cho các bệnh nhân nặng. Từ vị bác sĩ cấp cứu đầu tiên chẩn đoán và chữa bệnh cho bạn, cho đến cô y tá chăm sóc cho bạn tại giường bệnh, từ vị chuyên gia bệnh truyền nhiễm giúp kê đơn cho bạn, cho đến chuyên viên trị liệu hô hấp giúp hồi phục phổi của bạn, các chuyên gia làm việc trong một đội có thể giúp cứu sống bệnh nhân mà một thế kỷ trước có thể đã không qua khỏi, thậm chí không ai hay biết, trong góc một căn phòng bệnh đông đúc và bận rộn.
Chúng ta vẫn chưa rõ cách coronavirus lây nhiễm và liệu chúng có thể gây bệnh nặng cỡ nào. Các số liệu sớm cho thấy căn bệnh này, cũng như cúm 1918, có khả năng cao gây các biến chứng ở người già, những người có hệ miễn dịch suy yếu, và những người mắc bệnh tim và phổi mãn tính. Song không như cúm 1918, và vì lý do nào đó chúng ta chưa rõ, coronavirus dường như không gây bệnh nặng ở trẻ em. Giữa luồng thông tin mờ mịt, ít nhất còn có một tia hy vọng.
Nếu đại dịch cúm tồi tệ năm 1918 và coronavirus có một điểm chung, thì đó là: Mọi người đều rất sợ. Tháng 12/1918, giữa tâm dịch, 1.000 nhân viên y tế công tập trung ở Chicago để thảo luận về căn bệnh đã giết chết khoảng 400.000 người chỉ trong vòng 3 tháng. Họ không biết cái gì gây ra căn bệnh, họ không biết chữa thế nào, và họ cũng chẳng biết nên làm gì để hạn chế lây nhiễm. Khẩu trang, thời ấy được đeo bởi phần lớn công chúng, không giúp bảo vệ được gì (tương tự đối với khẩu trang ngày nay). Nhiều nhân viên y tế tin rằng khẩu trang chỉ giúp mang lại một cảm giác an toàn giả tạo. Có thể điều đó đúng, song cũng tốt nếu giúp mang lại sự an toàn, dù dưới dạng nào. Ủy viên y tế Chicago nói rõ. “Đó là trách nhiệm của chúng ta,” ông nói, “để giúp người dân không sợ hãi. Sợ hãi giết nhiều người hơn chính căn bệnh. Về phần tôi, cứ để họ đeo chân thỏ trên dây chuyền vàng nếu họ muốn, miễn sao giúp họ thoát khỏi tác động của nỗi sợ.”
Có thể chiếc khẩu trang cũng chẳng khá hơn chiếc chân thỏ là bao trong việc chống lây nhiễm. Nhưng chúng cho phép mọi người cảm thấy như họ đang làm điều gì đó chủ động, điều mà một thế kỷ trước được xem là rất quan trọng cho tâm lý.
Chúng ta có thể làm tốt hơn. Khi chúng ta chờ đợi dịch giảm xuống, giữ khoảng cách khi giao tiếp, rửa tay, che miệng khi ho, và ở nhà khi ốm đều là các biện pháp quan trọng, không quá phức tạp mà chúng ta có thể làm để giảm nguy cơ lây nhiễm – và để giảm đi nỗi sợ vốn càng làm cho thiệt hại nặng nề hơn./.
Jeremy Brown là một bác sĩ cấp cứu và là giám đốc Văn phòng Nghiên cứu Chăm sóc Cấp cứu tại Viện Sức khỏe Quốc gia của chính phủ Mỹ. Ông là tác giả của cuốn Influenza: The Hundred-Year Hunt to Cure the Deadliest Disease in History.

